علائم دیسک کمر چیست و چگونه درمان می شود
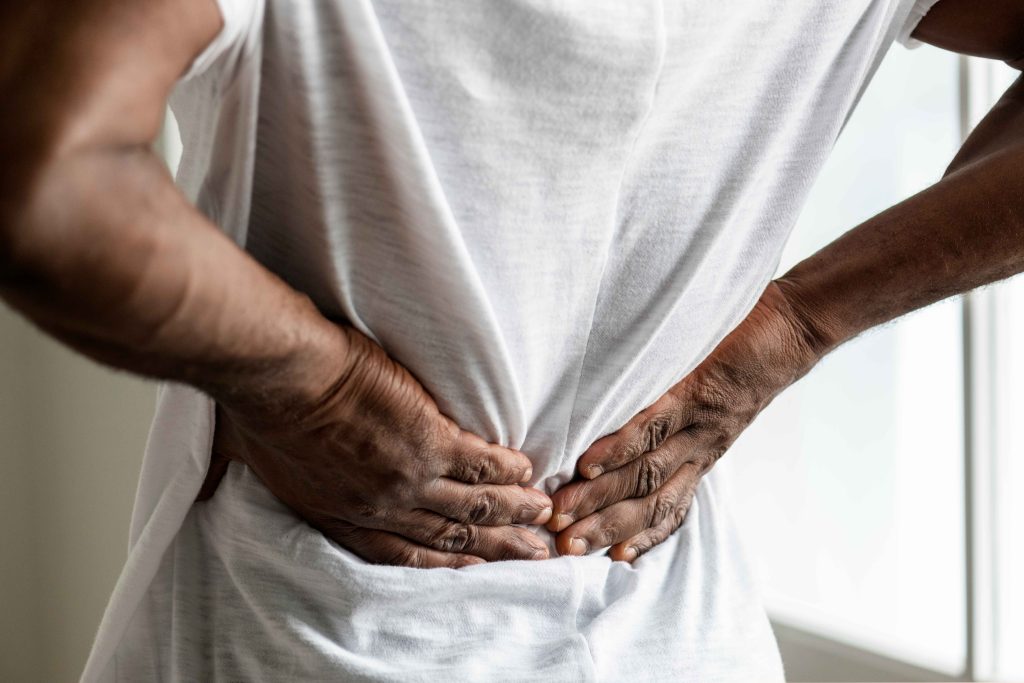
تقریباً همه ما این درد را یکبار تجربه کردهایم؛ کمردردی که فقط در کمر نمیماند و مثل یک خط آتش، از باسن به ران و گاهی تا ساق پا میرسد. در ابتدا آنقدر جدی به نظر نمیرسد؛ با خودمان میگوییم «احتمالاً گرفتگی عضله است» یا «چند روز استراحت میکنم، درست میشود». اما برای بعضی افراد، این درد نهتنها از بین نمیرود، بلکه آرامآرام زندگی روزمره را مختل میکند: نشستن سخت میشود، خواب شبانه به هم میریزد و حتی راه رفتن ساده هم با ترس همراه میشود.
واقعیت این است که بیشتر بیماران دیر متوجه دیسک کمر میشوند. دلیلش هم روشن است؛ علائم اولیه دیسک اغلب مبهم، متناوب و شبیه دردهای ساده عضلانی هستند. همین شباهت باعث میشود مراجعه به پزشک به تعویق بیفتد و فرصت طلایی درمان غیرجراحی از دست برود.
تشخیص بهموقع دیسک کمر، فقط یک تشخیص ساده پزشکی نیست؛
میتواند تفاوت بین درمان محافظهکارانه و جراحی باشد.
در این مقاله، قدمبهقدم و با زبانی ساده اما علمی، به این مسیر میپردازیم:
ابتدا دیسک کمر چیست و چگونه آسیب میبیند، سپس علائم دقیق و هشداردهنده آن را بررسی میکنیم و در نهایت به سراغ روشهای درمانی، از سادهترین تا پیشرفتهترین میرویم تا بتوانید آگاهانه و بدون ترس تصمیم بگیرید.
دیسک کمر چیست؟
ستون فقرات فقط مجموعهای از استخوانها نیست؛ اگر چنین بود، حرکت کردن تقریباً غیرممکن میشد. آنچه این ساختار سخت را منعطف، قابل حرکت و مقاوم میکند، دیسکهای بین مهرهای هستند.
دیسک بین مهرهای چگونه کار میکند؟
دیسک بین هر دو مهره قرار دارد و مثل یک کمکفنر طبیعی عمل میکند. این ساختمان از دو بخش اصلی تشکیل شده است:
Annulus Fibrosus (حلقه فیبروزی)
این بخش، لایهای سفت و فیبری است که در بیرون دیسک قرار دارد. وظیفه آن:
- حفظ شکل دیسک
- جلوگیری از بیرونزدگی هسته داخلی
- ایجاد ثبات مکانیکی بین مهرهها
Nucleus Pulposus (هسته ژلهای)
در مرکز دیسک، مادهای نرم و ژلهمانند قرار دارد که:
- فشارهای وارده را جذب میکند
- هنگام حرکت، وزن بدن را پخش میکند
- از تماس مستقیم استخوانها با هم جلوگیری میکند
نقش دیسک در جذب فشار
وقتی راه میروید، مینشینید یا چیزی سنگین بلند میکنید، فشار زیادی به ستون فقرات وارد میشود. دیسکها این فشار را جذب و توزیع میکنند.
اما با افزایش سن، فشارهای مکرر، نشستن نادرست یا حرکت اشتباه، دیسک بهتدریج ضعیف میشود و زمینه آسیب فراهم میگردد.
فتق دیسک کمر دقیقاً یعنی چه؟
فتق دیسک زمانی رخ میدهد که هسته ژلهای (Nucleus Pulposus) بهدلیل ضعف یا پارگی حلقه بیرونی، از جای طبیعی خود خارج شود و به ریشههای عصبی فشار وارد کند.
تفاوت بیرونزدگی، برجستگی و پارگی دیسک
- برجستگی دیسک (Bulge): دیسک کمی از حالت طبیعی خارج شده، اما حلقه آن سالم است.
- بیرونزدگی (Protrusion): حلقه ضعیف شده و هسته به آن فشار میآورد.
- پارگی یا فتق کامل (Herniation): هسته ژلهای از حلقه عبور کرده و مستقیماً به عصب فشار میآورد.
هر دیسکی که در MRI «غیرطبیعی» دیده میشود الزاماً خطرناک نیست؛ علائم بیمار مهمتر از تصویر هستند.
علائم دیسک کمر
علائم دیسک کمر فقط به کمردرد محدود نمیشوند. در بسیاری از موارد، پاها بیش از خود کمر درد میگیرند؛ مسئلهای که بیماران را سردرگم میکند.
علائم شایع دیسک کمر
کمردرد موضعی
- معمولاً در ناحیه پایین کمر
- با نشستن طولانی، خم شدن یا بلند شدن بدتر میشود
- ممکن است صبحها شدیدتر باشد
درد تیرکشنده به پا
- درد از کمر به باسن، ران و ساق پا میزند
- اغلب یکطرفه است
- بهعنوان درد سیاتیکی شناخته میشود
گزگز و بیحسی
- احساس مورمور، سوزنسوزن شدن یا کرختی
- معمولاً در انگشتان پا یا کف پا
- نشانه فشار روی عصب
ضعف عضلانی
- دشواری در بلند کردن پا
- لنگیدن هنگام راه رفتن
- خستگی زودرس عضلات پا
علائم هشداردهنده و خطرناک
⚠️ این علائم اورژانسی هستند
بیاختیاری ادرار یا مدفوع
- ناتوانی در کنترل ادرار
- احساس پر بودن بدون توان تخلیه
بیحسی ناحیه زین اسب
- بیحسی اطراف مقعد، ناحیه تناسلی یا داخل رانها
ضعف پیشرونده پاها
- بدتر شدن سریع قدرت عضلات
- مشکل واضح در راه رفتن
این علائم میتوانند نشانه سندرم Cauda Equina باشند و نیاز به اقدام فوری پزشکی دارند.
تفاوت علائم دیسک خفیف، متوسط و شدید
دیسک خفیف
- درد متناوب
- بدون ضعف عصبی
- معمولاً با درمان غیرجراحی کنترل میشود
دیسک متوسط
- درد مداوم
- انتشار به پا
- گزگز و بیحسی
- نیازمند پیگیری جدیتر
دیسک شدید
- درد ناتوانکننده
- ضعف یا بیحسی واضح
- احتمال نیاز به جراحی در صورت عدم پاسخ به درمان
درد دیسک کمر به کجا میزند؟
یکی از سوالهای پرتکرار بیماران این است که:
«اگر مشکل از کمر است، چرا درد در پای من احساس میشود؟»
پاسخ این سؤال، در مسیر اعصاب ستون فقرات نهفته است. در دیسک کمر، محل درد الزاماً همان محل آسیب نیست؛ بلکه در بسیاری از موارد، درد در مسیری حس میشود که عصب تحت فشار طی میکند. به همین دلیل است که بعضی بیماران اصلاً از درد کمر شکایت ندارند، اما با درد شدید پا مراجعه میکنند.
ورزش های مفید و مضر برای دیسک کمر
درد سیاتیکی چیست؟
درد سیاتیکی اصطلاحی است که به درد ناشی از فشار روی عصب سیاتیک اطلاق میشود؛ عصبی که بزرگترین و طولانیترین عصب بدن محسوب میشود.
مسیر عصب سیاتیک
عصب سیاتیک از ریشههای عصبی کمری و خاجی (L4 تا S3) تشکیل میشود و مسیری طولانی را طی میکند:
- از پایین کمر خارج میشود
- از باسن عبور میکند
- به پشت ران میرسد
- سپس به ساق و در نهایت تا کف و انگشتان پا امتداد مییابد
هر نقطهای از این مسیر که تحت فشار قرار بگیرد، میتواند درد را در طول مسیر پخش کند؛ حتی اگر خود کمر درد زیادی نداشته باشد.
چرا درد تا کف پا میرسد؟
وقتی دیسک بیرونزده یا پارهشده به ریشههای عصبی فشار وارد میکند، سیگنالهای درد بهصورت غیرطبیعی در طول عصب منتقل میشوند. مغز، این درد را نه در محل فشار (کمر)، بلکه در انتهای مسیر عصب تفسیر میکند؛ یعنی ساق پا یا کف پا.
به همین دلیل:
- درد میتواند تیرکشنده باشد
- با عطسه یا سرفه تشدید شود
- با نشستن طولانی یا خم شدن بدتر گردد
تفاوت درد دیسک با درد عضلانی
تشخیص تفاوت این دو نوع درد، کلید انتخاب درمان درست است.
درد دیسک کمر
- تیرکشنده و ناگهانی
- اغلب یکطرفه
- همراه با گزگز، بیحسی یا ضعف
- از کمر به پا منتشر میشود
- با حرکتهای خاص تشدید میشود
درد عضلانی
- موضعی و قابل اشاره با انگشت
- معمولاً دوطرفه
- بدون بیحسی یا ضعف
- با ماساژ یا گرما بهتر میشود
- اغلب ناشی از کشیدگی یا اسپاسم است
اگر درد از کمر شروع میشود و مسیر مشخصی را تا پا طی میکند، همیشه باید به دیسک کمر مشکوک بود.
علل ایجاد دیسک کمر
دیسک کمر معمولاً نتیجه یک اتفاق ناگهانی نیست؛
بلکه حاصل یک روند تدریجی و فرسایشی است که در طول زمان و اغلب بدون علامت پیش میرود و در نهایت با یک حرکت ساده—مثل خم شدن، بلند کردن یک جسم سبک یا حتی سرفه شدید—خود را نشان میدهد.
به بیان دقیقتر، آنچه «دیسک کمر» نامیده میشود، اغلب پیامد سالها فشار نامتعادل و استفاده نادرست از ستون فقرات است.
عوامل شایع ایجاد دیسک کمر
نشستن طولانی
نشستنهای طولانیمدت، مخصوصاً پشت میز یا هنگام رانندگی:
- فشار مداوم به دیسکهای کمری وارد میکند
- گردش خون دیسک را کاهش میدهد
- فرایند تحلیل دیسک را تسریع میکند
بلند کردن نادرست اجسام
خم شدن از کمر (نه از زانو) و بلند کردن بار:
- فشار مستقیم و ناگهانی به دیسک وارد میکند
- یکی از شایعترین دلایل فتق حاد دیسک است
اضافهوزن
- بار ثابت روی دیسکها ایجاد میکند
- روند ساییدگی دیسک را سرعت میبخشد
- خطر عود دیسک بعد از درمان را افزایش میدهد
ضعف عضلات Core
عضلات مرکزی بدن (شکم، پهلو و کمر):
- نقش تثبیتکننده ستون فقرات را دارند
- ضعف آنها باعث میشود فشار مستقیم به دیسک منتقل شود
نقش سن، ژنتیک و سبک زندگی
تحلیل تدریجی دیسکها
با افزایش سن:
- آب داخل دیسک کاهش مییابد
- خاصیت ارتجاعی دیسک کمتر میشود
- حلقه اطراف دیسک شکنندهتر میگردد
به همین دلیل، حتی یک حرکت ساده در سنین بالاتر میتواند باعث بروز علائم دیسک شود.
ژنتیک و زمینه ارثی
برخی افراد بهطور ژنتیکی:
- دیسکهای آسیبپذیرتری دارند
- زودتر دچار فرسایش دیسک میشوند
این موضوع شباهت مفهومی با مباحث مطرحشده در مقالات ژنتراپی و پزشکی شخصیسازیشده دارد و در آینده ممکن است نقش مهمتری در پیشگیری ایفا کند.
ورزش های مفید و مضر برای دیسک کمر
دیسک کمر چگونه تشخیص داده میشود؟
تشخیص دیسک کمر فقط دیدن یک تصویر در MRI نیست.
در واقع، MRI بدون معاینه و شنیدن شرححال بیمار، میتواند گمراهکننده باشد.
بسیاری از افراد در MRI دچار بیرونزدگی دیسک هستند، اما هیچ دردی ندارند؛ و در مقابل، بیماری ممکن است درد شدید داشته باشد در حالی که تغییرات تصویربرداریاش خفیف به نظر برسد.
به همین دلیل، تشخیص صحیح دیسک کمر همیشه حاصل ترکیب سه ضلع اصلی است:
علائم بیمار، معاینه بالینی دقیق و تصویربرداری هدفمند.
معاینه بالینی
تست بالا آوردن پا (SLR)
در این تست:
- بیمار به پشت میخوابد
- پزشک پا را بالا میآورد
- بروز درد در مسیر سیاتیک، نشانه فشار عصبی است
بررسی قدرت و رفلکسها
پزشک:
- قدرت عضلات پا را ارزیابی میکند
- رفلکسهای عصبی را بررسی میکند
- الگوی درگیری عصب را مشخص مینماید
این معاینه مشخص میکند کدام عصب و در چه سطحی درگیر شده است.
تصویربرداری
MRI – استاندارد طلایی
MRI:
- دیسکها
- اعصاب
- سطح فشار عصبی
را با دقت بالا نشان میدهد و بهترین ابزار تشخیص دیسک کمر است.
CT Scan (در موارد خاص)
در بیمارانی که:
- امکان MRI ندارند
- یا ارزیابی دقیق استخوان مدنظر است
از CT استفاده میشود.
چرا عکس ساده (X‑ray) کافی نیست؟
عکس ساده فقط استخوان را نشان میدهد:
- دیسک دیده نمیشود
- عصب قابل ارزیابی نیست
- ممکن است تشخیص را به تأخیر بیندازد
به همین دلیل، تشخیص دیسک کمر بدون MRI، ناقص است.
دیسک کمر چگونه درمان میشود؟
(کلیدیترین و تعیینکنندهترین بخش مقاله)
خبر مهم و امیدوارکننده این است:
دیسک کمر در اغلب موارد بدون جراحی قابل درمان است.
برخلاف تصور عمومی، وجود دیسک در MRI بهمعنای نیاز فوری به عمل نیست. آنچه مسیر درمان را مشخص میکند، علائم بالینی بیمار، شدت فشار عصبی و پاسخ بدن به درمانهای اولیه است؛ نه صرفاً تصویر.
درمان دیسک کمر یک مسیر مرحلهبهمرحله دارد و فقط در درصد کمی از بیماران، به جراحی ختم میشود.
درمانهای غیرجراحی دیسک کمر
این درمانها خط اول و اصلی هستند و در صورت انتخاب درست و پیگیری منظم، نتایج بسیار خوبی دارند.
استراحت نسبی (نه مطلق)
- استراحت مطلق طولانی ممنوع است
- کاهش فعالیتهای دردزا، نه بیحرکتی
- راه رفتن سبک روزانه مفید است
- خوابیدن بیش از حد، روند بهبود را کند میکند
دارودرمانی
داروها بهمنظور کنترل درد و التهاب استفاده میشوند، نه درمان علت:
- مسکنها و ضدالتهابها
- شلکنندههای عضلانی
- داروهای مخصوص دردهای عصبی (در صورت نیاز)
مصرف دارو باید هدفمند و کوتاهمدت باشد، نه وابستگی دائمی.
فیزیوتراپی تخصصی
یکی از مهمترین بخشهای درمان غیرجراحی است:
- کاهش فشار روی عصب
- تقویت عضلات Core
- اصلاح الگوهای حرکتی اشتباه
- آموزش نشستن، راه رفتن و خوابیدن صحیح
فیزیوتراپی مؤثر، برنامهمحور و شخصیسازیشده است.
تزریق اپیدورال
در مواردی که درد شدید و مقاوم است:
- داروی ضدالتهاب مستقیماً کنار ریشه عصبی تزریق میشود
- معمولاً درد را بهطور قابلتوجه کاهش میدهد
- فرصت طلایی برای ادامه فیزیوتراپی ایجاد میکند
آمار واقعبینانه
بیش از ۸۰٪ بیماران مبتلا به دیسک کمر، بدون جراحی و با درمانهای غیرتهاجمی بهبود مییابند.
این عدد، حاصل تجربه بالینی و مطالعات معتبر است.
درمان خانگی دیسک کمر
(مکمل درمان پزشکی، نه جایگزین آن)
اصلاح نشستن و خوابیدن
- نشستن طولانی ممنوع
- استفاده از صندلی استاندارد
- خوابیدن به پهلو با بالش بین زانوها
- پرهیز از خوابیدن روی شکم
ورزشهای مجاز
ورزش باید:
- ملایم
- بدون درد
- و تحت نظر باشد
پیادهروی، تمرینهای کششی کنترلشده و تمرینات تقویتی Core معمولاً مجاز هستند.
استفاده محدود از کمربند طبی
- فقط در فاز حاد درد
- استفاده کوتاهمدت
- استفاده طولانی باعث ضعف عضلات میشود
چه زمانی جراحی دیسک کمر ضروری است؟
جراحی دیسک کمر اولین انتخاب درمانی نیست و فقط زمانی مطرح میشود که ادامه درمانهای غیرجراحی یا بیاثر باشند یا جان عصب در خطر قرار بگیرد.
بهعبارت سادهتر، جراحی زمانی انجام میشود که عدم جراحی، آسیب بیشتری ایجاد کند.
تصمیم به جراحی بر اساس تصویر MRI بهتنهایی گرفته نمیشود؛ بلکه ترکیبی از:
- علائم بالینی بیمار
- معاینه دقیق عصبی
- شدت و ماندگاری درد
- و پاسخ بدن به درمانهای غیرجراحی
در نظر گرفته میشود.
اندیکاسیونهای قطعی جراحی
ضعف پیشرونده عصبی
- کاهش قدرت پا
- لنگیدن
- ناتوانی در بلند کردن پا یا انگشتان
درد مقاوم بیش از ۶–۸ هفته
- علیرغم درمان کامل غیرجراحی
- درد شدید و ناتوانکننده
- اختلال جدی در زندگی روزمره
اختلالات کنترل ادرار یا مدفوع
- بیاختیاری
- یا احتباس ادراری
انواع جراحی دیسک کمر
جراحی باز
- روش کلاسیک
- امروزه کمتر استفاده میشود
- برش بزرگتر و دوران نقاهت طولانیتر
جراحی میکروسکوپیک
- دقیقترین و رایجترین روش
- برش کوچک
- آسیب حداقلی به بافتها
- بازگشت سریعتر به زندگی عادی
جراحی آندوسکوپیک
- کمتهاجمیترین روش
- مناسب بیماران انتخابشده
- نیازمند تجربه بالای جراح
زندگی بعد از درمان دیسک کمر
درمان موفق دیسک کمر، پایان مسیر نیست؛ آغاز یک مرحله مهمتر از زندگی است. مرحلهای که در آن بدن دوباره فرصت ترمیم، تعادل و بازسازی پیدا میکند، اما فقط در صورتی که شما هم همراهیاش کنید.
بسیاری از بیماران بعد از فروکش کردن درد یا پایان درمان (چه غیرجراحی و چه جراحی)، این تصور را دارند که «مشکل کاملاً حل شده است». در حالی که واقعیت پزشکی چیز دیگری میگوید:
اگر مراقبتهای بعد از درمان جدی گرفته نشوند، دیسک کمر میتواند دوباره بازگردد.
اما خبر خوب این است که با آگاهی درست و چند تغییر ساده اما پایدار، میتوان سالها بدون درد زندگی کرد؛ حتی فعالتر و سالمتر از قبل.
بازسازی بدن، نه فقط حذف درد
درد کمری که به پا میزند، فقط یک علامت است. هدف واقعی درمان موفق این است که:
- فشار از روی عصب برداشته شود
- تعادل عضلانی بدن برگردد
- ستون فقرات دوباره به شکل پایدار عمل کند
به همین دلیل، بعد از درمان:
- تقویت عضلات Core اهمیت حیاتی پیدا میکند
- بدن باید یاد بگیرد دوباره درست حرکت کند
- الگوهای غلط قبلی باید اصلاح شوند
در این مرحله، فیزیوتراپی یا تمرینات اصلاحی، «درمان» نیستند؛
بخشی از سبک زندگی جدید شما هستند.
نقش حیاتی ورزش و فعالیت روزمره
برخلاف تصور غلط رایج، زندگی بعد از دیسک کمر به معنای پرهیز همیشگی از حرکت نیست.
بیتحرکی بزرگترین دشمن ستون فقرات است.
ورزش مناسب بعد از درمان:
- گردش خون دیسکها را بهتر میکند
- عضلات نگهدارنده ستون فقرات را قوی نگه میدارد
- احتمال عود دیسک را بهطور قابلتوجهی کاهش میدهد
تمریناتی مثل:
- پیادهروی منظم
- تمرینات تقویتی ملایم
- حرکات کششی کنترلشده
میتوانند ستون فقرات را در وضعیت ایمن و پایدار نگه دارند؛ البته نه خودسرانه و نه افراطی.
اصلاح سبک زندگی؛ عامل تعیینکننده در بلندمدت
در زندگی بعد از درمان دیسک کمر، رفتارهای کوچک روزانه بیشترین تأثیر را دارند:
- چگونه مینشینید
- چطور از زمین بلند میشوید
- چه مدت پشت میز میمانید
- چطور میخوابید
نشستن طولانی بدون وقفه، خم شدن ناگهانی، یا بیتوجهی به اضافهوزن، میتواند تمام زحمات درمانی را از بین ببرد. در مقابل، تغییرات کوچک اما مداوم، اثر محافظتی بسیار قوی دارند.
آرامش روان، بخشی از درمان واقعی
نکتهای که اغلب نادیده گرفته میشود، اثر ذهن و استرس بر درد کمر است.
اضطراب، ترس از حرکت و تجربههای قبلی درد، میتوانند باعث انقباض دائمی عضلات و تشدید علائم شوند.
بعد از درمان موفق:
- اعتماد دوباره به بدن مهم است
- ترس از حرکت باید بهتدریج کنار گذاشته شود
- بازگشت آرام به زندگی طبیعی توصیه میشود
در بسیاری از بیماران، همین تغییر نگرش، کیفیت زندگی را بهطور ملموس بهتر میکند.
آیا دیسک کمر برمیگردد؟
واقعیت علمی:
- ۵ تا ۱۵٪ احتمال عود
- در صورت رعایت نکردن توصیهها، این عدد بالاتر میرود
نقش ورزش و سبک زندگی
- تقویت مداوم عضلات Core
- کنترل وزن
- اصلاح نشستن و فعالیت روزمره
- پرهیز از حرکات ناگهانی و نادرست
بازگشت به کار و ورزش
جدول زمانی تقریبی بهبودی
- درد حاد: ۲–۴ هفته
- بازگشت به کار سبک: ۴–۶ هفته
- فعالیت ورزشی کنترلشده: ۶–۱۲ هفته
- بهبود عملکرد کامل: تا ۶ ماه
(بسته به شدت دیسک و نوع درمان متفاوت است)
- دیسک کمر همیشه به معنای جراحی نیست
- تشخیص درست، مسیر درمان را تعیین میکند
- MRI بدون معاینه، تصمیم اشتباه میسازد
- مراجعه به متخصص ستون فقرات از آسیبهای جبرانناپذیر جلوگیری میکند
اگر با درد کمر یا پا درگیر هستید و نمیدانید جراحی لازم است یا نه،
میتوانید برای ارزیابی دقیق و علمی، از مشاوره تخصصی دکتر سعید اورعی یزدانی فلوشیپ جراحی ستون فقرات و جراحی قاعده جمجمه استفاده کنید.
سؤالات متداول بیماران (FAQ)
آیا دیسک کمر خودبهخود خوب میشود؟
بله. در بسیاری از موارد، بدن بهمرور فشار عصبی را کاهش میدهد، بهشرط تشخیص و درمان درست.
دیسک کمر چند روز استراحت میخواهد؟
معمولاً ۳–۵ روز استراحت نسبی کافی است؛ استراحت طولانی مضر است.
آیا دیسک کمر باعث فلجی میشود؟
بسیار نادر است و فقط در صورت بیتوجهی طولانی یا علائم اورژانسی.
چه ورزشهایی برای دیسک کمر ممنوع است؟
حرکات پرشی، وزنهبرداری سنگین، چرخشهای ناگهانی و ورزشهای برخوردی.